¡Feliz día mundial del lavado de manos!
Sí, ya sé, hoy no es el 5 de mayo, pero hoy es, como todos los días, el día de la higiene de manos. Por mucho que se hable del tema, nunca será suficiente mencionar lo importante qué es la higiene de manos, de cuántas vidas se salvan, de como su práctica ha revolucionado la práctica médica, y como su ejecución lamentablemente no es considerada un "sacramento" que protege a las personas, en el entendido de qué "la vida es sagrada".
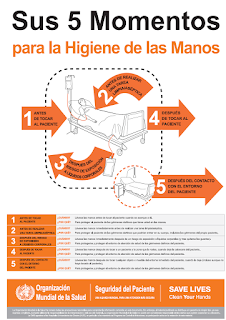
No sobra recordar que en la teoría todos reconocemos el valor de esta estrategia, pero en la práctica el cumplimiento es mediocre, alrededor del 70% en las mejores familias. Fallamos en la técnica, fallamos en la indicación y fallamos muchas veces en la actitud. Pero una de las causas de falla suele estar detrás de la siguiente excusa:
En este año una historiadora publicó un excelente libro que presenta la vida de Joseph Lister. Como los abordajes historiográficos modernos, Lindsay Fitzharrys parte de la premisa de que las ideas, así como la vida, no tienen una generación espontánea, no surgen en el vacío. Y así, paso a paso nos va contando como llegó Lister a desarrollar su teoría de la importancia de la antisepsia, de su ambiente familiar y el ambiente científico que experimentó en Londres, Edimburgo y Glasgow. Y nos cuenta como era todo antes de Lister, de cómo la limpieza (porque hablar de antisepsia, desinfección, etc, claramente no aplica) no era algo importante:
No sobra recordar que en la teoría todos reconocemos el valor de esta estrategia, pero en la práctica el cumplimiento es mediocre, alrededor del 70% en las mejores familias. Fallamos en la técnica, fallamos en la indicación y fallamos muchas veces en la actitud. Pero una de las causas de falla suele estar detrás de la siguiente excusa:
"¡Pero si yo no toqué el paciente! no toqué nada, ¡cómo así que me tengo que lavar las manos!"
En este año una historiadora publicó un excelente libro que presenta la vida de Joseph Lister. Como los abordajes historiográficos modernos, Lindsay Fitzharrys parte de la premisa de que las ideas, así como la vida, no tienen una generación espontánea, no surgen en el vacío. Y así, paso a paso nos va contando como llegó Lister a desarrollar su teoría de la importancia de la antisepsia, de su ambiente familiar y el ambiente científico que experimentó en Londres, Edimburgo y Glasgow. Y nos cuenta como era todo antes de Lister, de cómo la limpieza (porque hablar de antisepsia, desinfección, etc, claramente no aplica) no era algo importante:
"El médico Thomas Percival aconsejaba a los cirujanos cambiar sus delantales y limpiar la mesa y los instrumentos entre intervenciones, no con fines higiénicos, sino para evitar «todo lo que pudiera infundir horror». Pocos seguían sus consejos. El cirujano operaba con un delantal manchado de sangre, rara vez se lavaba las manos o los instrumentos, y llevaba a la sala el inconfundible olor a carne podrida al que los de su profesión se referían alegremente como la «vieja y buena peste de hospital»."
Si hoy pasamos por una sala clínica y encontramos sangre, suciedad, y "laudable pus" claramente no consideramos que sea algo bueno, y es muy poco probable que dejemos el asunto así, sin lavarnos las manos. Sin embargo tendemos a asumir que, si no vemos mugre, sangre, pus, y un largo etcétera, las superficies de mesas, paredes, cortinas, teclados y otro largo etcétera se encuentran libres de microorganismos y eso nos lleva a pensar que el peligro está solo en los pacientes, casi que exclusivamente en los pacientes infectados. Por eso, cuando cualquier persona en el hospital le hace el reclamo a algún trabajador de la salud sobre la importancia de respetar los cinco momentos, en especial el momento cinco, recibimos esta respuesta:
¿Es acaso importante ese contacto con otras superficies? La respuesta es sí. En el estudio de brotes persistentes en algunos hospitales del distrito por A. baumannii y P. aeruginosa resistentes a carbapenémicos quedaron datos anecdóticos como el hallazgo de la fuente del brote en objetos que no estaban en la proximidad del paciente, tales como sifones, pero también teclados de computador e incluso una perforadora, no solo en las barandas de las camas, los pisos o los paredes de la habitación. Así que propender por un adecuado proceso de limpieza y desinfección, sumado a respetar de forma juiciosa las indicaciones de higiene de manos es importante para disminuir el riesgo asociado. Y esto aplica a trabajadores de la institución, pero también a pacientes y familiares.
En un artículo titulado "Bacterial contamination of frequently touched objects in a tertiary care hospital of Pokhara, Nepal: how safe are our hands?" publicado este año se hace un abordaje más elaborado a esta pregunta. Para resumir, teniendo en cuenta que las superficies hospitalarias se colonizan y que éstas van a estar en contacto con las manos de todas las personas que circulan en el hospital, se tomaron muestras (232 en total) de sitios con alta probabilidad de ser tocados: lectores biométricos de huellas digitales (para control de asistencia), botones de los ascensores, manijas de las puertas, pasamanos en las escaleras, teléfonos "fijos" y grifos de agua. se aislaron 219 bacterias de 181 sitios muestreados (solo en 51 sitios, es decir, el 22% de los sitios, no se obtuvieron aislamientos) siendo S. aureus el germen más frecuentemente aislado, siendo hallado en 44 sitios; S. epidermidis se identificó en 34 lugares, Enterococcus spp. en 28 lugares, E. coli en 15 lugares, Acinetobacter spp. en 19 lugares y Pseudomonas spp. en 7 lugares. No hay sorpresa en que haya un marcado predominio de los cocos gram positivos. Al revisar por otra parte, en un rápido resumen de la susceptibilidad antimicrobiana se aprecia que el 36,3% de los S. aureus eran resistentes a meticilina, el 46,6% de las E. coli (7/15) eran portadoras de BLEE, y todos los Acinetobacter y Pseudomonas tenían sensibilidad preservada al imipenem. Uno de los objetivos del estudio es evaluar la presencia de la capacidad de formar de biopelículas en S. aureus, resultando productores el 31,8%. La frecuencia de los aislamientos y la sensibilidad se reporta en las tablas 1 y 3. Lamentablemente no se reporta la susceptibilidad de los Enterococcus spp. Un dato llamativo es que en este hospital las mesas y los bancos se desinfectan dos veces a la semana con toallas impregnadas con alcohol isopropílico al 70%.
Este último dato es muy interesante teniendo en cuenta los hallazgos de un estudio que fue publicado el 1 de agosto en la revista "Science translational Medicine" y sus resultados amplificados en The Guardian y localmente en el espectador, bajo la premisa de que las bacterias se están volviendo resistentes a los desinfectantes de uso común hospitalario. Como es de esperar, se prendieron alarmas, se predijo un nuevo apocalipsis y algunas voces llamaron a la cordura, otras, como la del doctor D. Pittet llamaron a la publicación y su difusión fake news...
Antes de quemar brujas, miremos el estudio. Se parte de una premisa y es que si bien la optimización de la higiene de manos se ha apoyado en la disponibilidad de alcohol glicerinado, se ha visto un descenso en infecciones por S. aureus pero no por enterococos, especialmente, Enterococcus fæcium resistente a vancomicina. una de las hipótesis a considerar es que estos microorganismos se hayan vuelto más tolerantes a los alcoholes, y este hallazgo ha sido reportado previamente, pero también hay que decirlo, no está claro su impacto en la práctica médica. De hecho (esto no lo dice el artículo) mientras la higiene de manos se haga de manera apropiada, se erradica adecuadamente este microorganismo con el frote higiénico con alcohol). El estudio, interesante y complejo, se propone evaluar la tolerancia al alcohol isopropílico de 139 cepas recolectadas a lo largo de 19 años, y de paso, comparar cepas recolectadas recientemente con las de más años atrás. Como lo que se propone evaluar es la tolerancia (ojo, no la efectividad) se usó un ensayo con alcohol al 23%, convenientemente descrito en la metodología, en donde la hipótesis de como esta exposición a un medioambiente con mayor uso de alcohol glicerinado llevó a una mayor tolerancia fue adecuadamente probada y aceptada: si son más tolerantes. ¿Pero eso qué significa?
Como esa pregunta no se podía responder así no más, decidieron hacer un experimento, usando un modelo de mucosa gastrointestinal murina para evaluar si la tolerancia al alcohol era diferencial al usar protocolos análogos a los de una institución de salud. En primer lugar se determinó entre 4 diferentes cepas ( 2 de E. faecium resistente a vanco y las otras dos sensibles, y determinaron su dosis colonizante 50 (CD50), sin diferencias estadísticamente significativas entre ellas. después lo hicieron comparando una cepa tolerante al alcohol y una con tolerancia reducida, nuevamente sin identificar diferencias. Una vez hecho esto, se recubrió el piso de una jaula con una concentración estándar de cada cepa de E. faecium, hicieron desinfección con agua, en otro grupo con alcohol isopropílico a una concentración del 70%, verificaron que hubo una reducción importante en la densidad bacteriana en este segundo grupo llegando a estar entre 0,4 y 30 UFC, lo cual es compatible con hallazgos encontrados en el área clínica. una vez hecho esto fueron puestos en esa jaula 6 ratones por una hora y luego fueron dejados en jaulas individuales. Siete días después se buscó colonización gastrointestinal y se encontró que hubo una diferencia estadísticamente significativa a favor de mayor colonización en las dos cepas tolerantes al alcohol, lo que se correlaciona en que su concentración posterior a la desinfección fue mayor. (Un resumen tal vez más claro y simple lo encuentran aquí).
¿Cómo interpretar esto? Significa que si no se erradica adecuadamente un microorganismo en una superficie, un hospedero susceptible que entre en contacto con dicha superficie tendrá mayor probabilidad de colonizarse. ¿Debemos temer entonces y abandonar el alcohol glicerinado? No exactamente. Debe quedar claro que el alcohol isopropílico puede usarse (pero no se recomienda) para la desinfección de las superficies hospitalarias, pero después de una adecuada limpieza, que reduce la carga bacteriana y orgánica, permitiendo una mejor actuación del alcohol. Además, debe hacerse un seguimiento de los protocolos de limpieza y desinfección de cada hospital para saber si son efectivos, auditándolos en su correcta aplicación así como midiendo su efectividad usando pruebas como la luminometría y los cultivos ambientales de superficies, y aplicando de manera juiciosa los aislamientos de contacto, las desinfecciones terminales al egresar los pacientes infectados o colonizados (los CDC de Atlanta no recomiendan el uso de alcohol isopropílico en superficies diferentes a la piel, porque pueden fallar por la presencia de carga orgánica, es decir, mugre). Y muy importante, cuando la indicación es lavado de manos con agua y jabón no puede remplazarse por frote higiénico con alcohol.
Esto nos pone de nuevo a hablar de la importancia de tener una buena limpieza y desinfección, o como algunos proponen llamarlo ahora, limpieza ambiental. Al usar este concepto se busca facilitar la comprensión de esta actividad, dado que es fácil no diferenciarlas (limpieza o desinfección) y usar el alcohol para limpiar cuando sirve para desinfectar. Pero eso está mejor explicado aquí, y ya la entrada se está tornando un poco extensa.
Así que, incluso cuando crea que puede responder "no toqué nada" como una razón para no cumplir con una acción de higiene de manos (lavado o frote con alcohol), sepa que todas las superficies pueden estar (y seguramente están) colonizadas y la única medida que podemos usar cada vez que es necesario para protegernos y disminuir la contaminación cruzada es cumplir con la higiene de manos.
Hasta la próxima.
Follow @jcgomezrincon
Gracias a la doctora A. Palencia por el libro sobre Lister, es un regalo maravilloso, es #DermovateForTheSoul
"¡Pero si yo no toqué el paciente! no toqué nada, ¡cómo así que me tengo que lavar las manos!"
¿Es acaso importante ese contacto con otras superficies? La respuesta es sí. En el estudio de brotes persistentes en algunos hospitales del distrito por A. baumannii y P. aeruginosa resistentes a carbapenémicos quedaron datos anecdóticos como el hallazgo de la fuente del brote en objetos que no estaban en la proximidad del paciente, tales como sifones, pero también teclados de computador e incluso una perforadora, no solo en las barandas de las camas, los pisos o los paredes de la habitación. Así que propender por un adecuado proceso de limpieza y desinfección, sumado a respetar de forma juiciosa las indicaciones de higiene de manos es importante para disminuir el riesgo asociado. Y esto aplica a trabajadores de la institución, pero también a pacientes y familiares.
En un artículo titulado "Bacterial contamination of frequently touched objects in a tertiary care hospital of Pokhara, Nepal: how safe are our hands?" publicado este año se hace un abordaje más elaborado a esta pregunta. Para resumir, teniendo en cuenta que las superficies hospitalarias se colonizan y que éstas van a estar en contacto con las manos de todas las personas que circulan en el hospital, se tomaron muestras (232 en total) de sitios con alta probabilidad de ser tocados: lectores biométricos de huellas digitales (para control de asistencia), botones de los ascensores, manijas de las puertas, pasamanos en las escaleras, teléfonos "fijos" y grifos de agua. se aislaron 219 bacterias de 181 sitios muestreados (solo en 51 sitios, es decir, el 22% de los sitios, no se obtuvieron aislamientos) siendo S. aureus el germen más frecuentemente aislado, siendo hallado en 44 sitios; S. epidermidis se identificó en 34 lugares, Enterococcus spp. en 28 lugares, E. coli en 15 lugares, Acinetobacter spp. en 19 lugares y Pseudomonas spp. en 7 lugares. No hay sorpresa en que haya un marcado predominio de los cocos gram positivos. Al revisar por otra parte, en un rápido resumen de la susceptibilidad antimicrobiana se aprecia que el 36,3% de los S. aureus eran resistentes a meticilina, el 46,6% de las E. coli (7/15) eran portadoras de BLEE, y todos los Acinetobacter y Pseudomonas tenían sensibilidad preservada al imipenem. Uno de los objetivos del estudio es evaluar la presencia de la capacidad de formar de biopelículas en S. aureus, resultando productores el 31,8%. La frecuencia de los aislamientos y la sensibilidad se reporta en las tablas 1 y 3. Lamentablemente no se reporta la susceptibilidad de los Enterococcus spp. Un dato llamativo es que en este hospital las mesas y los bancos se desinfectan dos veces a la semana con toallas impregnadas con alcohol isopropílico al 70%.
Este último dato es muy interesante teniendo en cuenta los hallazgos de un estudio que fue publicado el 1 de agosto en la revista "Science translational Medicine" y sus resultados amplificados en The Guardian y localmente en el espectador, bajo la premisa de que las bacterias se están volviendo resistentes a los desinfectantes de uso común hospitalario. Como es de esperar, se prendieron alarmas, se predijo un nuevo apocalipsis y algunas voces llamaron a la cordura, otras, como la del doctor D. Pittet llamaron a la publicación y su difusión fake news...
This is typical FAKE NEWS.....— Prof Didier Pittet (@DidierPittet) 2 de agosto de 2018
The research has been conducted with very low concentrations of alcohol and the results have ABSOLUTELY NO CLINICAL SIGNIFICANCE#HandRub remain the best tool for #HandHygiene https://t.co/lIf044HAxP
Antes de quemar brujas, miremos el estudio. Se parte de una premisa y es que si bien la optimización de la higiene de manos se ha apoyado en la disponibilidad de alcohol glicerinado, se ha visto un descenso en infecciones por S. aureus pero no por enterococos, especialmente, Enterococcus fæcium resistente a vancomicina. una de las hipótesis a considerar es que estos microorganismos se hayan vuelto más tolerantes a los alcoholes, y este hallazgo ha sido reportado previamente, pero también hay que decirlo, no está claro su impacto en la práctica médica. De hecho (esto no lo dice el artículo) mientras la higiene de manos se haga de manera apropiada, se erradica adecuadamente este microorganismo con el frote higiénico con alcohol). El estudio, interesante y complejo, se propone evaluar la tolerancia al alcohol isopropílico de 139 cepas recolectadas a lo largo de 19 años, y de paso, comparar cepas recolectadas recientemente con las de más años atrás. Como lo que se propone evaluar es la tolerancia (ojo, no la efectividad) se usó un ensayo con alcohol al 23%, convenientemente descrito en la metodología, en donde la hipótesis de como esta exposición a un medioambiente con mayor uso de alcohol glicerinado llevó a una mayor tolerancia fue adecuadamente probada y aceptada: si son más tolerantes. ¿Pero eso qué significa?
Como esa pregunta no se podía responder así no más, decidieron hacer un experimento, usando un modelo de mucosa gastrointestinal murina para evaluar si la tolerancia al alcohol era diferencial al usar protocolos análogos a los de una institución de salud. En primer lugar se determinó entre 4 diferentes cepas ( 2 de E. faecium resistente a vanco y las otras dos sensibles, y determinaron su dosis colonizante 50 (CD50), sin diferencias estadísticamente significativas entre ellas. después lo hicieron comparando una cepa tolerante al alcohol y una con tolerancia reducida, nuevamente sin identificar diferencias. Una vez hecho esto, se recubrió el piso de una jaula con una concentración estándar de cada cepa de E. faecium, hicieron desinfección con agua, en otro grupo con alcohol isopropílico a una concentración del 70%, verificaron que hubo una reducción importante en la densidad bacteriana en este segundo grupo llegando a estar entre 0,4 y 30 UFC, lo cual es compatible con hallazgos encontrados en el área clínica. una vez hecho esto fueron puestos en esa jaula 6 ratones por una hora y luego fueron dejados en jaulas individuales. Siete días después se buscó colonización gastrointestinal y se encontró que hubo una diferencia estadísticamente significativa a favor de mayor colonización en las dos cepas tolerantes al alcohol, lo que se correlaciona en que su concentración posterior a la desinfección fue mayor. (Un resumen tal vez más claro y simple lo encuentran aquí).
¿Cómo interpretar esto? Significa que si no se erradica adecuadamente un microorganismo en una superficie, un hospedero susceptible que entre en contacto con dicha superficie tendrá mayor probabilidad de colonizarse. ¿Debemos temer entonces y abandonar el alcohol glicerinado? No exactamente. Debe quedar claro que el alcohol isopropílico puede usarse (pero no se recomienda) para la desinfección de las superficies hospitalarias, pero después de una adecuada limpieza, que reduce la carga bacteriana y orgánica, permitiendo una mejor actuación del alcohol. Además, debe hacerse un seguimiento de los protocolos de limpieza y desinfección de cada hospital para saber si son efectivos, auditándolos en su correcta aplicación así como midiendo su efectividad usando pruebas como la luminometría y los cultivos ambientales de superficies, y aplicando de manera juiciosa los aislamientos de contacto, las desinfecciones terminales al egresar los pacientes infectados o colonizados (los CDC de Atlanta no recomiendan el uso de alcohol isopropílico en superficies diferentes a la piel, porque pueden fallar por la presencia de carga orgánica, es decir, mugre). Y muy importante, cuando la indicación es lavado de manos con agua y jabón no puede remplazarse por frote higiénico con alcohol.
Esto nos pone de nuevo a hablar de la importancia de tener una buena limpieza y desinfección, o como algunos proponen llamarlo ahora, limpieza ambiental. Al usar este concepto se busca facilitar la comprensión de esta actividad, dado que es fácil no diferenciarlas (limpieza o desinfección) y usar el alcohol para limpiar cuando sirve para desinfectar. Pero eso está mejor explicado aquí, y ya la entrada se está tornando un poco extensa.
Así que, incluso cuando crea que puede responder "no toqué nada" como una razón para no cumplir con una acción de higiene de manos (lavado o frote con alcohol), sepa que todas las superficies pueden estar (y seguramente están) colonizadas y la única medida que podemos usar cada vez que es necesario para protegernos y disminuir la contaminación cruzada es cumplir con la higiene de manos.
Hasta la próxima.
Follow @jcgomezrincon
Gracias a la doctora A. Palencia por el libro sobre Lister, es un regalo maravilloso, es #DermovateForTheSoul


No hay comentarios.:
Publicar un comentario